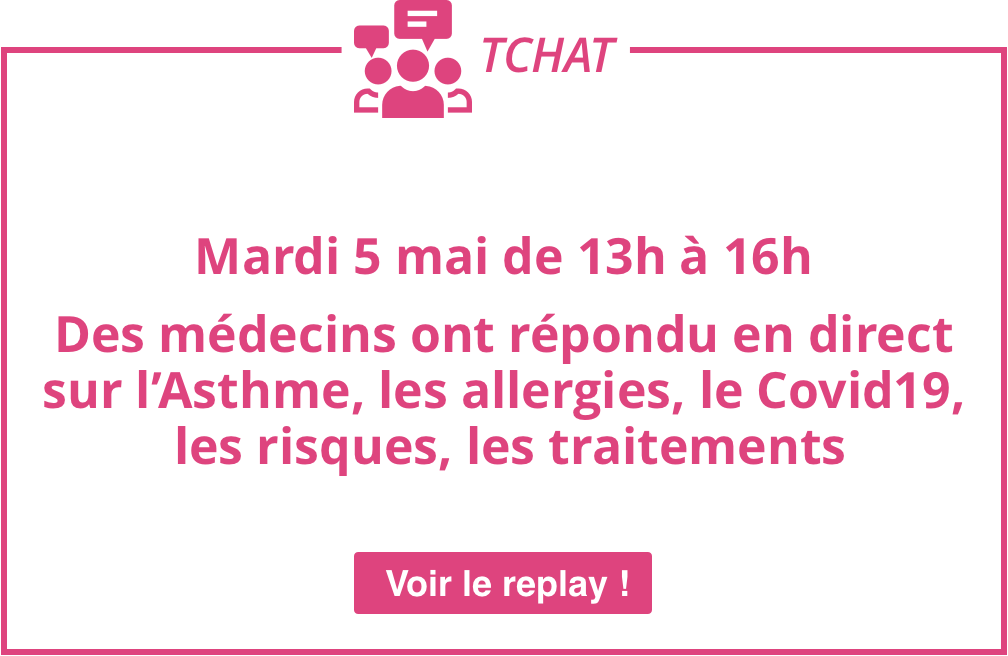
Étude multinationale, anonyme menée sur internet – contribution Française – MAMP Study France
- Vous êtes âgée entre 18 ans et 50 ans ?
- Vous êtes actuellement enceinte ou vous avez accouché dans les 12 derniers mois ?
- Utilisé-vous ou avez-vous utilisé des médicaments contre l’asthme pendant votre grossesse ?
- Ou avez-vous utilisé des médicaments contre l’asthme au cours de l’année précédant votre grossesse ?
Si c’est le cas, participez à cette étude !
Télécharger l’affiche de l’enquête
Partagez votre expérience de l’utilisation des médicaments contre l’asthme avant et pendant la grossesse afin de nous aider à mieux la comprendre et à améliorer le soutien médical aux futures mères sous traitement. L’object principal de cette étude sera d’évaluer une échelle internationale pour mesurer le suivi des traitements contre l’asthme pendant la grossesse.

Si vous choisissez de participer à l’enquête, cela implique de remplir un questionnaire électronique. Celui-ci est anonyme et peut être rempli à l’aide d’un smartphone, d’une tablette ou d’un ordinateur. Il vous prendra environ 15 à 25 minutes.Cette étude est menée par le Professeur Benoit Marin, Centre de Référence sur les Agents Tératogènes au Département Santé Publique Rive Gauche, Hôpital Trousseau. L’Assistance Publique Hôpitaux de Paris s’est portée représentant du promoteur Université d’Oslo (Norvège). Cette étude a reçu l’accord du comité de Protection des Personnes Ouest I le 27/05/2024.
Soutenez la recherche – “Utilisation des médicaments contre l’asthme la grossesse” – Recrutement actif de patientes
Une recherche relative au sujet important de l’utilisation des médicaments contre l’asthme pendant la grossesse est actuellement menée par le Centre de référence sur les Agents Tératogènes (CRAT, www.lecrat.fr ) de l’APHP et l’équipe de recherche PEPITES (Pharmacoépidémiologie et Evaluation des soins) de l’Institut Pierre Louis d’Épidémiologie et de Santé Publique (IPLESP, INSERM), dans le cadre d’une collaboration Européenne. L’étude a été autorisée par un CPP.
Notre association s’implique à leurs côtés pour favoriser le recrutement des patientes au sein de cette étude, qui vise à mieux comprendre l’adhésion aux médicaments contre l’asthme avant et pendant la grossesse.
Elle a pour finalité d’améliorer le soutien médical aux futures mères sous traitement.
Si vous êtes concernée, nous vous encourageons à participer à cette étude en partageant votre expérience.
- En vous connectant à ce site internet ou en scannant ce QR vous pourrez après avoir confirmé votre souhait de participer à l’étude, remplir un auto-questionnaire anonyme en ligne et sécurisé. Le temps de participation est compris entre 15 et 25 minutes.

- Le site internet du CRAT www.lecrat.fr reprend par ailleurs les informations présentées dans cette affiche, actualité « utilisation des médicaments contre l’asthme pendant la grossesse »
Contexte de la mise en place de l’étude :
- L’asthme est la pathologie chronique la plus fréquente chez les femmes enceintes.
- Le contrôle de l’asthme pendant la grossesse est crucial pour la santé de la mère et de l’enfant.
- L’adhésion aux médicaments contre l’asthme dans le contexte de la grossesse reste peu étudiée et mal connue.
- Ceci est notamment lié au fait qu’il n’existe pas d’outil permettant d’évaluer précisément l’adhésion aux médicaments chez les femmes enceintes
Objectifs de l’étude :
- Créer une échelle spécifique pour évaluer l’adhésion des femmes enceintes aux médicaments contre l’asthme.
- Comprendre les facteurs qui influent positivement ou négativement sur cette adhésion au traitement.
- Explorer les croyances et les perceptions des femmes enceintes concernant l’utilisation des médicaments contre l’asthme pendant la grossesse.
Qui peut participer ?
- Les patientes actuellement enceintes ou ayant accouché dans les 12 derniers mois.
- Utilisant ou ayant utilisé des médicaments contre l’asthme pendant leur grossesse ou dans l’année précédant leur grossesse.
Pourquoi participer ?
- Cette recherche doit permettre d’apporter des informations importantes concernant la connaissance de l’adhésion aux médicaments contre l’asthme pendant la grossesse et des facteurs qui peuvent expliquer le niveau d’adhésion.
- Elle permettra de contribuer à mieux comprendre et à améliorer le soutien aux futures mères sous traitement.