Asthme & Allergies est mobilisée pour répondre à vos questions.
Les connaissances médicales sur le Coronavirus évoluent de jour en jour. Cette page est mise à jour régulièrement. N’hésitez pas à revenir la consulter.
- Je souffre d’une allergie respiratoire, cutanée, alimentaire et/ou médicamenteuse : puis-je me faire vacciner ? Oui. La seule contre-indication à la vaccination anti-COVID avec les vaccins commercialisés par Pfizer/BioNTech et Moderna est un antécédent d’allergie immédiate au PEG (polyéthylène glycol). Quant aux Polysorbates, on les retrouve uniquement dans le vaccin AstraZeneca. Je peux donc me faire vacciner dans toutes les autres situations.
- Je suis asthmatique puis-je me faire vacciner ? Oui, surtout si j’ai un asthme sévère traité par cortisone orale ou biothérapie.
- Je souffre d’une affection de longue durée, puis-je me faire vacciner ? Oui.
- J’ai des problèmes cardiaques et/ou respiratoires, puis-je me faire vacciner ? Oui.
- J’ai déjà eu la Covid et je suis allergique, puis-je me faire vacciner ? Oui, je peux me faire vacciner si et seulement si je suis guéri(e) depuis au moins 3 mois de cette COVID.
- J’ai déjà fait une réaction sévère à un vaccin, puis-je me faire vacciner ? Oui, cependant par mesure de précaution, il convient de consulter un allergologue auparavant.
- Qu’est-ce que le polyéthylène glycol et le polysorbate ? Le PEG, tout comme le polysorbate servent à fluidifier certains médicaments. Ils sont couramment utilisés dans différentes familles de produits cosmétiques et comme excipient dans plusieurs médicaments injectables.
- Comment savoir si j’y suis allergique ? Je suis possiblement allergique si j’ai déjà fait une réaction allergique immédiate (en général dans l’heure) après avoir reçu un médicament contenant du PEG. En raison d’allergies croisées, je peux également être allergique au polysorbate (présent uniquement dans le vaccin AstraZeneca).
- Dois-je me faire tester pour vérifier que je ne suis pas allergique au PEG ? Il n’est pas utile de me faire tester si je n’ai jamais fait de réaction allergique au PEG jusqu’à présent.
- Dans quel(s) cas dois-je consulter un allergologue ? Je dois consulter un allergologue si j’ai déjà fait une réaction allergique sévère à un autre vaccin, un médicament non identifié ou à un traitement injectable.
- Mon allergologue peut-il me vacciner directement ? Tout médecin pourra me vacciner dans un futur proche mais les vaccinations sont pour le moment réalisées dans des centres de vaccination.
- Pour une personne allergique, existe-t-il un vaccin moins risqué qu’un autre ? Par rapport aux autres vaccins, les données rapportées à ce jour au niveau mondial ne montrent pas de danger particulier concernant les différents vaccins contre la COVID.
- Puis-je demander à être vacciné avec un vaccin en particulier ? Pour cela, il faudrait que le centre de vaccination dispose de plusieurs vaccins différents, ce qui n’est pas toujours possible (approvisionnement, conditions de stockage qui sont parfois plus complexes pour certains vaccins que pour d’autres etc.)
- Le vaccin comporte-il de l’œuf, de l’aluminium ou du cuivre ? Non.
- Quelles sont les probabilités que je fasse une réaction allergique au vaccin ?Cette probabilité est très faible, environ 1/100 000, un chiffre comparable aux allergies immédiates au médicament en général.
- Quand se manifestent les réactions allergiques au vaccin ? Les réactions allergiques apparaissent le plus souvent dans la première heure après l’injection et peuvent persister quelques jours. Il peut y avoir des effets secondaires un peu plus décalés dans le temps, mais ils sont beaucoup plus rares.
- Comment se manifestent les réactions allergiques ? Elles se manifestent surtout par des réactions locales autour du site d’injection, et plus rarement par une urticaire, un œdème du visage et/ou des gènes respiratoires.
- Y-a-t-il un délai de réflexion ? Puis-je changer d’avis ? La vaccination contre la COVID-19 n’est pas obligatoire en France, je peux donc choisir de ne pas me faire vacciner/ changer d’avis à n’importe quel moment.
- Combien de personnes ont-elles fait une réaction allergique ? Certaines sont-elles décédées ? A ce jour en France, on dénombre 4 cas de réactions allergiques sérieuses sur près de 500 000 personnes vaccinées, et aucun décès lié à une allergie.
- J’ai un doute/je ressens des effets secondaires après la première prise du vaccin, à qui dois-je m’adresser ? Le mieux est d’en parler avec le médecin du centre de vaccination où j’ai été vacciné. Mais je peux également en parler avec mon médecin qui pourra si besoin le signaler à un centre de pharmacovigilance.
Vous présentez les symptômes du Covid-19 ? Vous pouvez vérifier si les médicaments que vous prenez actuellement risquent d’aggraver vos symptômes sur ce site :
https://www.covid19-medicaments.com
Je suis asthmatique. Dois-je continuer à prendre mon traitement de fond c’est de la cortisone inhalée)
La réponse est oui. Il ne faut surtout pas arrêter vos corticoïdes inhalés. Le meilleur moyen de bien traverser l’épidémie est en effet d’avoir un asthme contrôlé. Les corticoïdes inhalés ne baissent pas les défenses immunitaires chez les personnes asthmatiques aux doses habituelles.
Voir la vidéo de Dorian, patient asthmatique et allergique sévère, représentant des patients au Conseil d’Administration d’Asthme & Allergies. https://www.youtube.com/watch?v=-Br1wbUVYfc&feature=youtu.be
Lorsque j’ai des crises d’asthme sévère, je dois prendre de la cortisone par voie orale pendant plusieurs jours. Mais en période de Coronavirus, que dois-je faire ?
Contrairement aux anti-inflammatoires non stéroïdiens (dits « AINS » tels que l’aspirine ou l’ibuprofène), les corticoïdes par voie générale (Solupred, Celestene, Prednisolone, Prednisone…) ne sont pas associés à une aggravation des infections par le SRAS-COVID2 (COVID 19). Il est donc important de garder la même attitude que d’habitude vis-à-vis des crises et exacerbations d’asthme et de les traiter par quelques jours de corticoïdes par voie générale. En effet :
– une infection COVID19 chez l’asthmatique sera d’autant moins grave que l’asthme est stabilisé.
– il faut éviter plus que jamais les hospitalisations dans le contexte épidémique (risque de contamination et manque de place en réanimation).
Ces recommandations s’appuient sur la position du groupe de travail Asthme et Allergies de la SPLF – Société de Pneumologie de Langue Française – sur la prise en charge des asthmatiques pendant l’épidémie de COVID-19.
Je fais de l’asthme sévère et j’ai un traitement par cortisone en comprimés, car la cortisone inhalée ne me suffit pas. Est-ce que je dois arrêter ce traitement pendant l’épidémie de Coronavirus, au risque de faire une crise grave et de devoir être hospitalisée comme ça m’est déjà arrivé.
Non, il faut poursuivre le traitement de fond de la même façon, y compris avec les corticoïdes en comprimés pour ne pas risquer une hospitalisation.
Je prends des antihistaminiques pour mes allergies, est-ce dangereux ? Faut-il arrêter ou continuer le traitement ?
Vous pouvez continuer à prendre des antihistaminiques (le cas échéant, votre pharmacien peut vous conseiller), vous pouvez – et vous devez – continuer vos traitements de fond inhalés pour l’asthme. Pour les sprays à pulvériser dans le nez, vous pouvez les continuer s’ils vous sont habituellement prescrits, mais si vous constatez une perte d’odorat alors que votre nez n’est pas spécialement bouché, contactez votre médecin car ça peut être l’un des symptômes du Coronavirus.
Je suis en cours de désensibilisation depuis plusieurs mois. Est-ce que je dois continuer ?
Pour la désensibilisation il y a plusieurs cas possibles :
1) Si vous n’avez pas de signes d’infection par le Covid-19 :
– Si vous avez une désensibilisation en cours, que cette désensibilisation est efficace et bien tolérée, il n’y a pas de raison de l’interrompre d’après les données actuelles. En cas de doutes, vous pouvez prendre l’avis de votre allergologue (ils sont nombreux à proposer des téléconsultations pendant cette période de confinement)
– Si votre désensibilisation vous provoque des réactions plus importantes, et que vous ne pouvez pas joindre votre allergologue, il est préférable de l’interrompre le temps de l’épidémie, puis ensuite de reprendre progressivement avec les conseils de votre allergologue. Une interruption de quelques semaines n’est pas catastrophique, on peut ensuite reprendre progressivement sans perdre le bénéfice du traitement.
– Si vous deviez démarrer une désensibilisation, mieux vaut différer le début du traitement et attendre la fin de l’épidémie.
2) Si vous êtes atteints par le Covid-19, arrêtez votre désensibilisation le temps d’être guéri.
Je suis bientôt à court du traitement par cortisone inhalée et antihistaminique que m’a prescrit mon médecin, mon pharmacien peut-il me le renouveler ?
Il est très important en effet de continuer votre traitement et de ne surtout pas l’interrompre. Vous pouvez contacter votre médecin traitant ou votre pneumologue mais depuis la mise en place des mesures de confinement, les pharmaciens sont autorisés à renouveler les traitements pour les maladies chroniques (dont l’asthme). Vous devez lui apporter votre dernière ordonnance sur laquelle figure le nom du/des médicaments à renouveler. Il vous les délivrera alors. L’ordonnance sera régularisée par votre médecin, plus tard, après la période de confinement.
L’année dernière, j’ai eu des allergies de printemps avec un traitement antihistaminique. Cette année ça recommence. Est-ce que je dois reprendre des médicaments ?
OUI bien entendu. Si les symptômes liés aux pollens sont de nouveau présents, il FAUT prendre son traitement antihistaminique, gouttes nasales et oculaires si besoin, et son traitement inhalé pour l’asthme si on est atteint au niveau bronchique. Il n’y a aucune contre-indication à prendre ces traitements, bien au contraire. Cela ne protège pas du Coronavirus, mais ça calme les symptômes et ça protège les bronches.
Les symptômes du Covid-19
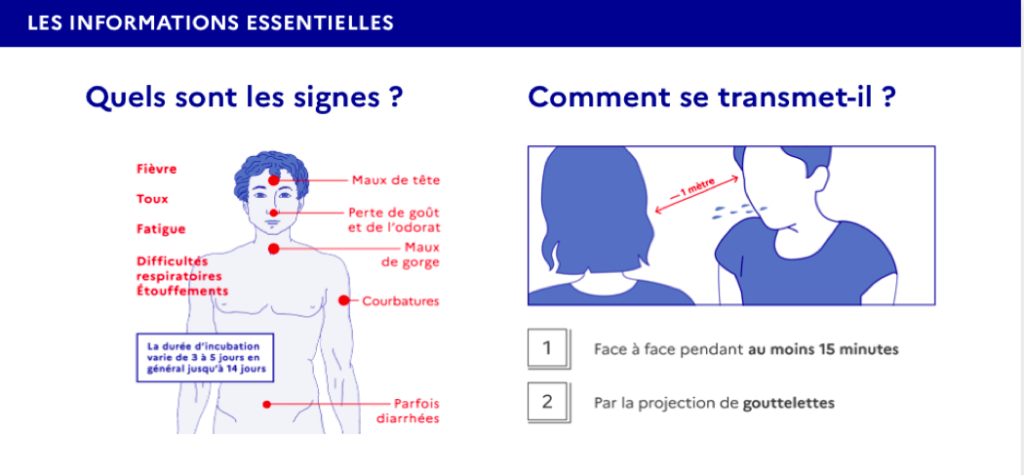
Source : gouvernement.fr
Comment faire la différence entre les symptômes respiratoires dus aux allergies et ceux du Covid-19 ?
En cette période printanière, il y a beaucoup de pollens et nombreuses sont les personnes qui ont des poussées d’allergie : éternuements, rhinite avec écoulement clair, absence de fièvre et de maux de tête. La toux peut survenir chez les personnes prédisposées à l’asthme. Dans le cas d’atteinte par le Coronavirus, il y a de la fièvre, une toux sèche, une grande fatigue, des maux de tête, des courbatures. L’autre élément différenciant peut être le caractère inhabituel et différent de la toux par rapport aux années précédentes.
Quelle différence entre l’anosmie (perte d’odorat) brutale en cas d’infection Covid-19 et la perte d’odorat des rhinites allergiques ?
La perte ou diminution de l’odorat avec obstruction nasale (nez bouché) en cas d’allergie est bien connue et reconnue par les patients allergiques habitués à leurs symptômes. L’anosmie (perte de l’odorat), l’agueusie (perte du goût) sans obstruction nasale n’existent pas dans l’allergie et peuvent donc signifier qu’on a contracté le Covid-19. En cas de doute, il faut impérativement rechercher l’existence ou l’absence d’obstruction à l’interrogatoire (en vidéo-consultation, on peut si besoin faire un test avec un miroir positionné horizontalement sous les narines, la présence de buée en expirant par le nez montre que l’obstruction n’est pas totale). L’équation à retenir est : agueusie/anosmie sans obstruction = Covid-19
J’ai des allergies aux pollens, et en ce moment j’ai la sensation d’avoir les bronches qui me brûlent. Pourquoi ?
Quand on parle d’allergies aux pollens, on entend symptômes de rhinite avec des éternuements, le nez qui coule, qui gratte, les yeux qui pleurent. Si les bronches brûlent, c’est lié soit à un asthme associé aux allergies, soit à une toux liée à une infection par le Coronavirus. De plus, il est possible que l’anxiété liée à l’épidémie de Covid-19 majore les sensations respiratoires de type brûlures, sensation d’étouffement, etc. Le Covid-19 donne une toux en début d’infection. Et surtout de la fièvre, même si elle n’est pas très élevée, c’est un des signes présents dans 99 % des cas de Covid-19 symptomatique. Les allergies aux pollens peuvent aussi donner de la toux, des crises d’asthme, mais jamais de fièvre. Pour lever le doute, le mieux est d’en discuter avec l’allergologue ou le médecin traitant.
– Chaque année au printemps, j’ai des allergies, avec le nez qui coule et des difficultés pour respirer. Mais là, c’est plus important que d’habitude. Est-ce dû à l’épidémie de Coronavirus ?
NON clairement NON, c’est dû au fait qu’il fait très beau et chaud depuis le début du confinement, et qu’il y a donc à une pollinisation accrue par rapport à d’autres printemps. C’est aussi dû au fait que toutes les personnes qui ont un jardin passent du temps dehors tous les jours, beaucoup plus que lorsqu’elles vont au travail ou à l’école.
– Je suis allergique et asthmatique. J’ai attrapé le Coronavirus il y a 3 semaines. Ça va bien maintenant, mais j’ai toujours « mal aux bronches ». Est-ce dû à mon asthme ?
La persistance des douleurs peut être liée à une réactivité bronchique anormale susceptible de perdurer plusieurs semaines après l’infection à Coronavirus, ou à une poussée de votre asthme après cette infection. Il faut contacter votre médecin pour en discuter avec lui et décider de la conduite à tenir.
Certains asthmatiques ne peuvent pas bénéficier du télétravail et sont en contact avec du public/des collègues (magasins d’alimentation, soignants, aides à domicile, assistantes maternelles, enseignants à qui on demande de venir faire une permanence pour les enfants de soignants, ouvriers d’usines…). Que faire?
Si votre asthme est actuellement bien contrôlé (et que vous prenez régulièrement votre traitement) il n’y a pas de danger a priori si vous respectez bien toutes les mesures barrières.
Vous souffrez d’asthme sévère et êtes en ALD (Affection de Longue Durée – prise en charge à 100% par l’Assurance Maladie).
Le Haut Conseil de la Santé Publique a rendu un avis établissant des critères de vulnérabilité et permettant d’identifier des personnes dont l’état de santé conduit à les considérer comme présentant un risque de développer une forme sévère de la maladie. Conformément aux décisions gouvernementales, ces personnes doivent impérativement rester à leur domicile, en arrêt de travail, si aucune solution de télétravail n’est envisageable. Afin de faciliter les démarches des personnes concernées, et de ne pas mobiliser les médecins de ville pour la délivrance de ces arrêts, l’Assurance Maladie étend, à compter du 18 mars, son télé-service de déclaration en ligne, declare.ameli.fr à cette nouvelle catégorie d’assurés. Les personnes, dont l’état de santé le justifie, pourront ainsi se connecter directement, sans passer par leur employeur ni par leur médecin traitant, sur le site declare.ameli.fr pour demander à être mis en arrêt de travail pour une durée initiale de 21 jours. Cet arrêt pourra être déclaré rétroactivement à la date du vendredi 13 mars.
Attention ! Cette mesure ne s’applique qu’aux personnes en ALD (prises en charge à 100%)
Les asthmatiques dont l’asthme n’est pas contrôlé sont-ils des personnes à risque?
La réponse est clairement oui. Il est donc nécessaire si vous avez le moindre doute ou question, concernant votre asthme, de reprendre contact avec votre médecin généraliste et/ou avec votre pneumologue et de discuter également avec votre employeur pour trouver la solution professionnelle la plus adaptée.
Je vais devoir reprendre le travail après le 11 mai. Est-ce qu’à cause de mon asthme je suis davantage « à risque » que les autres ?
Il n’est pas possible d’apporter une réponse tranchée : cela dépend de votre âge, de votre traitement de fond, de l’importance de vos symptômes, des résultats de vos mesures du souffle.
J’ai un asthme sévère et j’ai parfois dû aller à l’hôpital pour des crises graves. Mon fils va reprendre le collège après le 11 mai. Il risque de ramener le Coronavirus à la maison. Est-ce dangereux pour moi ? Comment m’en protéger ?
Oui en effet, le risque n’est pas chiffrable mais la reprise du collège augmente la possibilité qu’il soit contaminé. Les mesures barrières sont indispensables au collège lors de la reprise des cours (masques, distanciation sociale en cours et à la cantine, lavages des mains …) et au domicile à son retour des cours. Il est très important que votre asthme soit équilibré, et vous devez demander conseil à votre médecin au moindre doute.
Je suis allergique aux pollens et très gêné dès que je mets un pied dehors, avec le nez qui coule et les yeux qui pleurent. Du coup, je n’ose pas aérer chez moi. Que faire ?
Tout d’abord, concernant le risque de contagion, ne craignez rien : le virus ne rentrera pas par votre fenêtre, car il ne reste pas en suspension dans l’air extérieur : les particules microscopiques sont très rapidement dispersées par le vent et les courants d’air. En période de confinement, il faut plus que jamais aérer suffisamment votre logement. Cela permet de renouveler l’oxygène et aussi d’éliminer les allergènes de l’environnement intérieur : poussière, acariens, poils d’animaux, spores de moisissures… Vous devez aérer votre logement 10 à 15mn : le matin avant 10h et le soir après 16h pour éviter les heuresoù les particules de pollens sont les plus nombreuses dans l’air. Pour connaître la présence de pollen dans l’air de votre région, vous pouvez vous rendre sur le site du RNSA (www.pollens.fr)
Mon petit garçon est fortement allergique aux acariens, et j’ai remarqué que depuis l’épidémie de Covid-19 il était souvent plus essoufflé. Est-ce que ça peut avoir un rapport avec le confinement ?
Avec l’épidémie de Covid-19 et l’obligation de rester chez soi, il est probable qu’il passe davantage de temps sur son lit et peut-être aussi sur le canapé, fauteuils… qui contiennent des acariens. Idéalement, son matelas doit être équipé d’une housse anti-acariens validée. Si ce n’est pas le cas, il faut procéder à un bon ménage avec l’aspirateur : retirez d’abord tous les draps et alèses, puis aspirez soigneusement tout le matelas (dessus, dessous) avec l’embout-suceur de l’aspirateur (de préférence aspirateur muni d’un filtre HEPA : Haute Efficacité pour les Particules Aériennes 13 ou 14). Faites de même avec les canapés, fauteuils, poufs, coussins. Si vous avez des tapis, aspirez-les, secouez-les à la fenêtre et exposez-les au soleil. Vous devez changer et laver (à 60°C) les draps et housses de couette 1 fois par semaine. Pour les oreillers, couettes, couvertures, oreillers, coussins : s’ils ne sont pas équipés de housse anti-acariens validées, il faut les laver en machine tous les 3 mois. Pareil pour les peluches. Et bien sûr, pensez à aérer au moins deux fois par jour la chambre et les autres pièces, pendant 10 à 15mn (évitez de le faire entre 10h et 16h pour ne pas faire rentrer les pollens dans ce créneau où ils sont plus nombreux dans l’air extérieur).
Les purificateurs d’air sont-ils utiles pour lutter contre le Coronavirus ?
La transmission par voie respiratoire se fait par l’inhalation de gouttelettes expulsées par le malade, par exemple, quand il tousse ou éternue. Les coronavirus survivent quelques heures dans le milieu extérieur, sur des surfaces inertes sèches. En milieu aqueux, ces virus peuvent survivre plusieurs jours. La durée de survie est conditionnée par plusieurs paramètres comme le type de support, l’humidité résiduelle, la température, la quantité de liquide biologique et la concentration virale initiale. Concernant l’utilisation de systèmes d’épuration d’air, l’expérience a montré une absence d’efficacité clinique vis-à-vis de la diffusion de cas de bronchiolites, dues au virus respiratoire syncitial, dont le mode de transmission est similaire au coronavirus. En revanche, il est essentiel de bien aérer le domicile, matin et soir, afin de renouveler l’air ambiant. Enfin, ne fumez-pas à l’intérieur de la maison. Le tabac est un facteur de risque qui fragilise les bronches.
Peut-on utiliser de l’eau de Javel pour tout désinfecter ?
L’eau de Javel est connue pour ses propriétés désinfectantes sur les sols, sanitaires, éviers, certains revêtements mobiliers, etc. Tout d’abord il ne faut jamais l’utiliser pure, mais toujours diluée (1/10) dans de l’eau froide. Mais, n’abusez-pas de l’eau de Javel – même diluée – car elle peut être irritante. Et pensez à aérer au moment de son utilisation !
Attention : ne mélangez jamais l’eau de Javel avec d’autres produits car ça peut être très dangereux. Ne diluez l’eau de Javel qu’avec de l’eau froide. Ne l’utilisez-pas sur la peau, les aliments, les animaux…
Je suis allergique aux poils de mon chat. En temps normal, je prends un traitement et ça va bien. Mais depuis le confinement, je recommence à éternuer et à avoir de l’asthme. Que puis-je faire ?
Les personnes qui ont habituellement des allergies aux poils d’animaux peuvent voir leurs symptômes d’allergie augmenter du fait de rester enfermées chez elles. La première chose à faire est d’aérer au maximum votre logement, plusieurs fois par jour, aussi fréquemment que possible. N’hésitez-pas à passer l’aspirateur 1 fois par jour, pour éliminer au maximum la poussière et les poils, ou procédez à un balayage humide. Si vous disposez d’une chambre à part, interdisez son accès à votre chat. S’il a l’habitude d’aller sur les fauteuils et les canapés, recouvrez-les d’un tissu que vous pourrez secouer par la fenêtre et laver régulièrement. Si vos symptômes semblent s’aggraver, il faut contacter votre médecin ou votre allergologue car votre état nécessite peut-être que votre traitement soit adapté.
L’allergologue m’a détecté une allergie aux moisissures. Je voudrais savoir comment faire pour ne pas en avoir chez moi
Pour lutter contre les moisissures, il faut combattre l’humidité dans les lieux clos. Prenez votre douche rapidement pour éviter que l’humidité n’y reste. Evitez les bains qui dégagent beaucoup de vapeur. Si vous avez la chance d’avoir une fenêtre dans votre salle de bain, aérez le plus souvent possible. Après la douche, passez l’éponge y compris sur les murs, pour absorber au maximum l’humidité. S’il y a des moisissure apparentes, il faut avant tout trouver la cause (fuite, joint abîmé, ventilation défectueuse…) et la réparer, éliminez-les avec une éponge et du liquide vaisselle (choisi parmi les liquides estampillés d’un logo « NF-environnement » ou « Eco label. Les nouvelles recommandations ne conseillent plus d’utiliser l’eau de Javel, qui pose trop de problèmes respiratoires aux asthmatiques. Pour faire sécher votre linge, si vous n’avez pas la chance de pouvoir le faire sécher dehors, dans un jardin ou sur un balcon, ouvrez la fenêtre afin de ne pas garder d’humidité dans votre logement.
J’ai des cafards dans ma cuisine, est-ce qu’ils peuvent augmenter mes allergies ? Comment m’en débarrasser ?
Les cafards sont réputés pour être particulièrement allergisants, pouvant entraîner des allergies respiratoires, des rhinites ou de l’asthme. Ils sont attirés par la nourriture, les restes minuscules qui peuvent être tombés à terre, le contenu des poubelles, les aliments stockés et mal refermés, les gamelles des chiens et chats…
Pour lutter contre les cafards (ou blattes), vous devez tout d’abord procéder à un bon nettoyage de la cuisine. Pour ne pas les attirer, placez vos denrées alimentaires à l’abri dans des boites hermétiques et dans des placards bien fermés, ne laissez jamais traîner de vaisselle sale. Utilisez des sacs placés dans des poubelles fermées par un couvercle et jetez-les ensuite rapidement dans les bacs à ordures ménagères. Puis repérez si possible par quel(s) endroit(s) ils pénètrent chez vous (angles des plafonds, sols, tuyauteries, grilles d’aération) et bouchez les trous. Si nécessaire, placez un morceau de tulle ou de moustiquaire sur les grilles d’aération pour conserver leur fonctionnement mais empêcher le passage des insectes. N’utilisez pas de sprays, mais plutôt des gels, ou des poudres. Vous pouvez aussi fabriquer vous-même votre « anti-cafards ». Par exemple, mélangez 3 sachets d’acide Borique (que l’on trouve en pharmacie) + 1 ou 2 œufs cuits ou crus + 6 pommes de terre cuites. En faire des petites boulettes, et les disposer sur le passage des insectes (derrière le réfrigérateur, la cuisinière, etc…). Attention, tenir hors de la portée des jeunes enfants !
Je voudrais profiter du confinement pour refaire les peintures de mon séjour et rajeunir quelques meubles. Comment me protéger pour ne pas inhaler de substances ?
Pour la peinture, vous devez choisir une peinture notée A+ c’est à dire sans ou avec très peu de COV (Composés Organiques Volatils). Aérez au maximum pendant et après les travaux, et protégez-vous avec un masque : cette recommandation est impérative, un tissu ne peut être suffisamment efficace. Si vous n’avez pas de masque en cette période où ils manquent, abstenez-vous de peindre. Ce sont les mêmes recommandations pour tous les travaux de bricolage du même type : colles, mastiques, solvants, vernis, vitrifiant, cires, décapants, diluants, laques… sont très irritants et sont déconseillés si vous êtes allergique ou asthmatique, d’autant plus si vous ne pouvez aérer correctement.
Les plantes dépolluantes sont-elles efficaces pour améliorer la qualité de l’air intérieur et lutter contre le Coronavirus ?
Si vous êtes allergique, méfiance ! Les plantes ne sont absolument pas dépolluantes, bien au contraire. Certaines d’entre elles peuvent être source de réactions allergiques, comme par exemple le ficus Benjamina. Allergique ou non, n’oubliez-pas de retourner régulièrement la terre, afin d’éviter l’installation de moisissures à la surface des pots. Quant à permettre de lutter contre le Coronarivus, certainement pas : aucune plante n’a a priori la faculté de désinfecter l’air ambiant et de tuer les virus.
J’ai entendu dire qu’on pouvait assainir l’air de la maison avec de l’encens, est-ce vrai ?
Non. Il faut éviter les encens, papier d’Arménie, lampes Berger, bougies parfumées, huiles essentielles, pots-pourris, parfums d’ambiance, désodorisants… qui ne font que libérer des particules indésirables dans votre air intérieur (COV Composés Organiques Volatiles, formaldéhydes…).
Après la publication par le gouvernement du décret (*) sur la reprise de l’activité des travailleurs à risque de formes graves de COVID-19, applicable au 1er septembre 2020 : fin du dispositif d’indemnisation dérogatoire en cas d’arrêt de travail, sauf pour les personnes particulièrement fragiles – dont ont été exclus les asthmatiques sévères, les interrogations sont nombreuses pour certains asthmatiques ou pour leurs proches.
(*) Décret n° 2020-1098 du 29 août 2020 : https://www.legifrance.gouv.fr/affichTexte.do?cidTexte=JORFTEXT000042284852&categorieLien=id
Communiqué de Presse du Ministère des solidarités et de la santé du 31 août 2020 : https://solidarites-sante.gouv.fr/actualites/presse/communiques-de-presse/article/reprise-de-l-activite-des-travailleurs-a-risque-de-formes-graves-de-covid-19
L’association Asthme & Allergies a adressé le 04/09/2020 un courrier au Premier Ministre : elle demande que l’asthme sévère soit réintroduit dans la liste, permettant aux malades concernés de pouvoir être protégés en continuant à pouvoir bénéficier d’un certificat d’isolement ou du chômage partiel si leur fonction rend le télétravail impossible.
Dans l’attente d’une réponse du Ministre, que nous souhaitons favorable, voici les précisions des pneumologues de l’association Asthme & Allergies vis à vis des nombreuses questions sur les conditions de reprise du travail pour les personnes souffrant d’asthme :
- Je suis asthmatique sévère et depuis le 1er septembre 2020 je ne fais plus partie des travailleurs qui peuvent bénéficier du dispositif d’activité partielle. Dois-je reprendre le travail ?
L’asthme sévère est une condition qui justifie beaucoup prudence, notamment si on est amené à utiliser la cortisone en cure courte pour des exacerbation ou en traitement quotidien pour améliorer le contrôle des symptômes. L’utilisation régulière de la cortisone entraîne en effet une immunodépression qui est de facto un facteur de risque important en cas d’infection Covid. La reprise du travail doit être discutée avec le pneumologue et avec le médecin du travail. Si le diagnostic d’asthme sévère est clairement avéré, il est nécessaire d’être extrêmement prudent quant à la reprise du travail.
- Je suis asthmatique sévère et je travaille en crèche où il n’est pas possible de garder une distance physique avec les enfants. Je ne suis pas rassurée.
Le travail en crèche expose les patients asthmatiques aux infections des virus hivernaux classiques comme la grippe ou le VRS (virus respiratoire syncytial). Dans le cas du Coronavirus, la situation n’est pas la même : les enfants sont beaucoup moins vecteurs et semblent moins infectants, même si les risques ne sont pas nuls. De ce fait, un patient asthmatique peut travailler en crèche, en maintenant les gestes barrières essentiels.
Mais en ce qui concerne l’asthme sévère, il s’agit d’une condition particulière qui fait de ces patients des patients à risque. C’est donc votre pneumologue qui doit décider si vous pouvez ou non reprendre le travail.
- Je suis asthmatique. Dois-je reprendre le travail en présentiel ?
L’asthme, en soi, n’est pas un facteur de risque majeur d’infection sévère à Coronavirus. Le patient asthmatique peut donc tout à fait reprendre le travail. La situation est différente pour les patients asthmatiques sévères – qui ne représentent que 3,5 à 5% de la totalité des patients asthmatiques : la condition d’asthmatique sévère doit avoir été clairement diagnostiquée par le pneumologue, mais il s’agit là d’une forme très rare d’asthme, qui doit être clairement identifiée par le pneumologue.
- Je suis asthmatique et je n’arrive pas à supporter le masque. J’ai l’impression d’étouffer et je dois le retirer quand je sens arriver la crise. Comment gérer ce problème ?
En ce qui concerne le port du masque, la position de la Société de Pneumologie de Langue Française est très claire : elle recommande aux patients ayant des pathologies respiratoires chroniques de porter un masque chirurgical, y compris pour les patients asthmatiques. Elle ne recommande pas d’utiliser une visière qui ne protège pas complètement contre la transmission du virus par les gouttelettes.
De plus, il est recommandé aux personnes souffrant de maladie respiratoire – dont l’asthme – de porter de préférence un masque chirurgical, plutôt qu’un masque en tissu qui protège moins bien contre la diffusion du virus
- Après la reprise du travail, si je suis contaminé par le Covid, que dois-je faire ?
La reprise du travail exige le respect des gestes barrières et le port du masque dans le cadre professionnel. Si une contamination par le Covid survient avec un résultat de PCR nasale positif, Le Haut Conseil de la santé publique recommande de retracer l’historique des contacts rapprochés que le patient a eus, à compter de 48 heures avant l’apparition des symptômes ou 7 jours avant en l’absence de symptômes.
La levée du confinement en population générale est autorisée à partir du 8ème jour après le début des symptômes (et au moins 48 heures à partir de la disparition de la fièvre vérifiée par une température rectale inférieure à 37,8°C et au moins 48 heures à partir de la disparition d’une éventuelle dyspnée (fréquence respiratoire inférieure à 22/mn au repos)). La disparition de la toux ne constitue pas un bon critère dans la mesure où peut persister une toux irritative au-delà de la guérison. Dans les 7 jours qui suivent la levée du confinement, il est recommandé d’éviter les contacts rapprochés avec les personnes à risque de forme grave.
- Dois-je consulter mon pneumologue avant de reprendre le travail ?
Vous pouvez joindre votre pneumologue qui pourra vous rassurer quant au faible risque d’infection sévère à Covid chez les patients asthmatiques.
- Mon asthme est mal contrôlé. J’ai rendez-vous avec mon médecin dans un mois car il est débordé. Mon employeur me demande de reprendre le travail. Que dois-je faire ?
En cas de mauvais contrôle de l’asthme, vous devez contacter votre médecin ou votre pneumologue, en présentiel ou par téléconsultation, afin qu’il puisse vous prescrire un traitement adapté pour améliorer le contrôle de votre asthme et pouvoir reprendre le travail dans des conditions de confort satisfaisantes.
